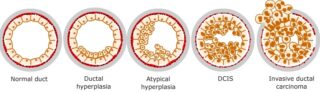
Διηθητικό πορογενές καρκίνωμα
Το διηθητικό πορογενές καρκίνωμα, που μερικές φορές ονομάζεται διηθητικό καρκίνωμα του πόρου, είναι ο πιο κοινός τύπος καρκίνου του μαστού. Περίπου το 80% όλων των καρκίνων του μαστού είναι διηθητικά καρκινώματα του πόρου.
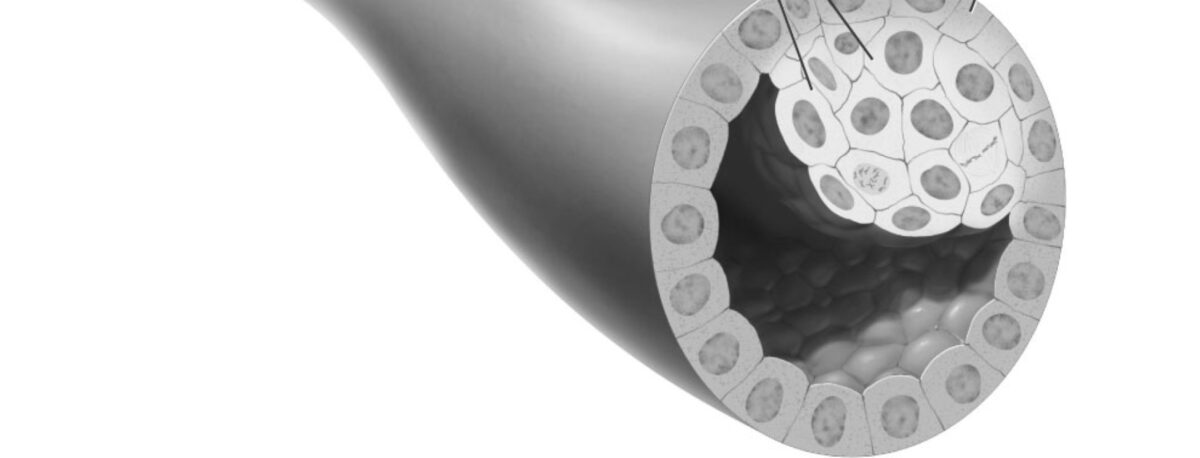
Διηθητικό σημαίνει ότι ο καρκίνος έχει «εισβάλει» ή εξαπλωθεί στους γύρω ιστούς του μαστού. Ο πόρος σημαίνει ότι ο καρκίνος ξεκίνησε στους αγωγούς γάλακτος, οι οποίοι είναι οι «σωλήνες» που μεταφέρουν το γάλα από τους λοβούς παραγωγής γάλακτος στη θηλή. Το καρκίνωμα αναφέρεται σε κάθε καρκίνο που ξεκινά στο δέρμα ή σε άλλους ιστούς που καλύπτουν εσωτερικά όργανα – όπως ο ιστός του μαστού.
Συνολικά, το «διηθητικό πορογενές καρκίνωμα» αναφέρεται στον καρκίνο που έχει διαπεράσει το τοίχωμα του αγωγού γάλακτος και άρχισε να εισβάλλει στους ιστούς του μαστού. Με την πάροδο του χρόνου, το διηθητικό πορογενές καρκίνωμα μπορεί να εξαπλωθεί στους λεμφαδένες και πιθανώς σε άλλες περιοχές του σώματος.
Αν και το διηθητικό καρκίνωμα του πόρου μπορεί να επηρεάσει τις γυναίκες σε οποιαδήποτε ηλικία, είναι πιο συχνό καθώς οι γυναίκες γερνάνε. Περίπου τα δύο τρίτα των γυναικών είναι 55 ετών και άνω όταν διαγιγνώσκονται με διηθητικό καρκίνωμα του πόρου. Το διηθητικό καρκίνωμα του πόρου επηρεάζει επίσης τους άνδρες.
Σημεία και συμπτώματα
Αρχικά, το διηθητικό πορογενές καρκίνωμα μπορεί να μην προκαλέσει συμπτώματα. Συχνά, μια μη φυσιολογική περιοχή εμφανίζεται σε μια προληπτική μαστογραφία (ακτινογραφία του μαστού), η οποία οδηγεί σε περαιτέρω εξετάσεις.
Σε ορισμένες περιπτώσεις, το πρώτο σημάδι του διηθητικού καρκίνου του πόρου είναι ένα νέος όγκος ή μάζα στο στήθος που μπορείτε να αισθανθείτε εσείς ή ο γιατρός σας. Οποιαδήποτε από τις ακόλουθες ασυνήθιστες αλλαγές στο στήθος μπορεί να είναι ένα πρώτο σημάδι καρκίνου του μαστού, συμπεριλαμβανομένου του διηθητικού καρκίνου του πόρου:
- πρήξιμο όλου ή μέρους του μαστού
- ερεθισμός του δέρματος ή φούσκωμα
- πόνος στο στήθος
- πόνος στη θηλή ή η θηλή που γυρίζει προς τα μέσα
- ερυθρότητα, ή πάχυνση της θηλής ή του δέρματος του μαστού
- εκροή θηλών εκτός από το μητρικό γάλα
ένας όγκος στην περιοχή της μασχάλης
Διάγνωση του διηθητικού καρκίνου του πόρου
Η διάγνωση του διηθητικού καρκίνου του πόρου συνήθως περιλαμβάνει συνδυασμό διαδικασιών, συμπεριλαμβανομένης φυσικής εξέτασης και τεστ απεικόνισης.
- Φυσική εξέταση των μαστών: Ο γιατρός σας μπορεί να νοιώσει ένα μικρό όγκο στο μαστό κατά τη διάρκεια μιας φυσικής εξέτασης. Αυτός θα ψηλαφίσει επίσης τους λεμφαδένες κάτω από τη μασχάλη και πάνω από το λαιμό για να δει εάν υπάρχει οίδημα ή άλλες ασυνήθιστες αλλαγές.
- Μαστογραφία: Το διηθητικό καρκίνωμα του πόρου βρίσκεται συνήθως με μαστογραφία, ένα τεστ που λαμβάνει εικόνες ακτινογραφίας του μαστού. Οι μαστογραφίες χρησιμοποιούνται για τον έλεγχο φαινομενικά υγιών γυναικών για πρώιμα σημάδια καρκίνου του μαστού. Ένα βασικό χαρακτηριστικό του επεμβατικού καρκίνου του μαστού είναι τα “περιθώρια”, πράγμα που σημαίνει ότι στη μεμβράνη μαστογραφίας, ο γιατρός βλέπει μια ανωμαλία με προεξοχές που μοιάζουν με δάχτυλα. Αυτές οι προβολές δείχνουν την «εισβολή» του καρκίνου σε άλλους ιστούς. Εάν μια μαστογραφία επισημαίνει μια περιοχή που προκαλεί ανησυχία, συχνά θα πραγματοποιούνται επιπλέον μαστογραφίες για τη συλλογή περισσότερων πληροφοριών σχετικά με αυτήν την περιοχή. Η μαστογραφία θα πραγματοποιηθεί και στους δύο μαστούς.
- Υπερηχογράφημα: Ο υπέρηχος αναπηδά ηχητικά κύματα από το στήθος για να λάβει επιπλέον εικόνες του ιστού. Ο υπέρηχος χρησιμοποιείται μερικές φορές εκτός από τη μαστογραφία.
- Μαγνητική τομογραφία μαστού: Η μαγνητική τομογραφία, χρησιμοποιεί μαγνητικά πεδία, ραδιοκύματα και έναν υπολογιστή για τη λήψη εικόνων ιστών μέσα στο σώμα. Σε ορισμένες περιπτώσεις, ένας γιατρός μπορεί να χρησιμοποιήσει μαγνητική τομογραφία μαστού για να συλλέξει περισσότερες πληροφορίες σχετικά με μια ύποπτη περιοχή εντός του μαστού.
- Βιοψία: Εάν έχετε ύποπτη μαστογραφία ή άλλο αποτέλεσμα της εξέτασης απεικόνισης, ο γιατρός σας πιθανότατα θα θέλει να κάνετε βιοψία. Η βιοψία περιλαμβάνει τη λήψη μερικού ή ολόκληρου του ιστού με ανώμαλη εμφάνιση για εξέταση από παθολόγο (γιατρό εκπαιδευμένο να διαγνώσει καρκίνο από δείγματα βιοψίας) με μικροσκόπιο.
Όταν είναι δυνατόν, ο γιατρός σας θα χρησιμοποιεί συνήθως μία από τις πιο γρήγορες, λιγότερο επεμβατικές προσεγγίσεις στη βιοψία:
- Η βιοψία αναρρόφησης λεπτής βελόνας περιλαμβάνει την εισαγωγή μιας πολύ μικρής, κοίλης βελόνας στο στήθος. Ένα δείγμα κυττάρων αφαιρείται και εξετάζεται κάτω από το μικροσκόπιο. Αυτή η μέθοδος δεν αφήνει σημάδια.
- Η βιοψία με βελόνες πυρήνα εισάγει μια μεγαλύτερη βελόνα στο στήθος για να αφαιρέσει διάφορα δείγματα ιστού σε σχήμα κυλίνδρου από την περιοχή που φαίνεται ύποπτη. Για να περάσει η βελόνα του πυρήνα από το δέρμα, ο χειρουργός πρέπει να κάνει μια μικρή τομή. Αυτό αφήνει μια πολύ μικροσκοπική ουλή που είναι σχεδόν ορατή μετά από μερικές εβδομάδες.
- Σε περιπτώσεις όπου ο γιατρός δεν μπορεί να ψηλαφίσει τον όγκο, μπορεί να χρειαστεί να χρησιμοποιήσει υπερηχογράφημα ή μαστογραφίες για να καθοδηγήσει τη βελόνα στη σωστή θέση. Μπορεί να ακούσετε αυτό που αναφέρεται ως βιοψία στερεοτακτικής βελόνας ή βιοψία καθοδηγούμενη από υπερήχους.
Εάν η βιοψία βελόνας δεν είναι σε θέση να αφαιρέσει κύτταρα ή ιστούς ή δεν δίνει συγκεκριμένα αποτελέσματα (ασαφή), μπορεί να απαιτείται νέα βιοψία. Αυτές οι βιοψίες μοιάζουν περισσότερο με τακτική χειρουργική επέμβαση παρά με τις βιοψίες βελόνας:
- Η προσωρινή βιοψία αφαιρεί ένα μικρό κομμάτι ιστού για εξέταση.
- Η έκτακτη βιοψία επιχειρεί να αφαιρέσει ολόκληρο το ύποπτο κομμάτι ιστού από το στήθος.
- Και πάλι, εάν ο γιατρός δεν μπορεί να αισθανθεί το εφάπαξ, μπορεί να χρειαστεί να χρησιμοποιήσει μαστογραφία ή υπέρηχο για να βρει το σωστό σημείο. Ο γιατρός σας μπορεί επίσης να χρησιμοποιήσει μια διαδικασία που ονομάζεται εντοπισμός σύρματος βελόνας. Καθοδηγούμενος από μαστογραφία ή υπερηχογράφημα, ο γιατρός εισάγει μια μικρή κοίλη βελόνα μέσω του δέρματος του μαστού στην ανώμαλη περιοχή. Ένα μικρό καλώδιο τοποθετείται μέσω της βελόνας και στην περιοχή που τον ενδιαφέρει. Στη συνέχεια αφαιρείται η βελόνα. Ο γιατρός μπορεί να χρησιμοποιήσει το καλώδιο ως οδηγό για την εύρεση του σωστού σημείου για βιοψία.
Αυτές οι χειρουργικές βιοψίες γίνονται μόνο για τη διάγνωση. Εάν διαγνωσθεί διηθητικός καρκίνος του πόρου, απαιτείται περαιτέρω χειρουργική επέμβαση για να διασφαλιστεί ότι ο καρκίνος αφαιρείται μαζί με «σαφή περιθώρια», πράγμα που σημαίνει ότι αφαιρείται επίσης ένα όριο υγιούς ιστού γύρω από τον καρκίνο. Συνήθως αυτό σημαίνει λοίμωξη, ή σε ορισμένες περιπτώσεις, μαστεκτομή.
Εξετάσεις για σταδιοποίηση του διηθητικού πορογενές καρκινώματος
Η σταδιοποίηση είναι η διαδικασία που χρησιμοποιείται για να καταλάβουμε πόσο μακριά μπορεί να εξαπλωθεί το διηθητικό πορογενές καρκίνωμα από την αρχική του θέση. Το στάδιο του καρκίνου βασίζεται σε τρία στοιχεία:
- το μέγεθος του όγκου
- αν ο καρκίνος έχει εξαπλωθεί σε οποιονδήποτε λεμφαδένα και αν ναι, πόσο
- εάν ο καρκίνος έχει εξαπλωθεί σε άλλα μέρη του σώματος
Το διηθητικό πορογενές καρκίνωμα περιγράφεται σε κλίμακα από το στάδιο Ι (το πρώτο στάδιο) έως το στάδιο IV (το πιο προχωρημένο στάδιο).
Με βάση κλινικές εξετάσεις και μελέτες απεικόνισης, ο γιατρός σας μπορεί να έχει κάποια αίσθηση για το εάν τα διηθητικά κύτταρα του καρκινώματος του πόρου έχουν εξαπλωθεί στους λεμφαδένες. Ωστόσο, ο γιατρός σας θα καθορίσει με βεβαιότητα εάν τυχόν οι λεμφαδένες εμπλέκονται, αργότερα αφαιρώντας έναν ή μερικούς από τους λεμφαδένες σας για εξέταση.
Σε αυτό το σημείο, ο γιατρός σας μπορεί να αναζητήσει ενδείξεις για το κατά πόσον τα διηθητικά κύτταρα του καρκίνου του πόρου θα μπορούσαν να έχουν εξαπλωθεί σε άλλες περιοχές του σώματος. Ο γιατρός σας μπορεί να παραγγείλει ορισμένες εξετάσεις αίματος, μια εξέταση της ηπατικής σας λειτουργίας και μια εξέταση για μια ουσία στο αίμα που ονομάζεται αλκαλική φωσφατάση ή ALP. Το ALP μπορεί να είναι υψηλότερο από το συνηθισμένο σε άτομα που έχουν καρκίνο στο ήπαρ ή στα οστά.
Με βάση αυτά τα αποτελέσματα των εξετάσεων, μια φυσική εξέταση και τυχόν συμπτώματα που αναφέρετε, ο γιατρός σας θα αποφασίσει εάν χρειάζονται ή όχι πρόσθετες εξετάσεις για τον έλεγχο άλλων περιοχών του σώματος. Στις περισσότερες περιπτώσεις, μπορείτε να περιμένετε να κάνετε ακτινογραφία του θώρακα για να ελέγξετε τους πνεύμονες. Από εκεί και πέρα, η ανάγκη για πρόσθετες εξετάσεις καθορίζεται κατά περίπτωση. Οι εξετάσεις που θα μπορούσαν να γίνουν περιλαμβάνουν:
- Σάρωση οστών: Αυτό τραβάει φωτογραφίες των οστών αφού σας δοθεί μια μικρή ένεση ραδιενεργού ουσίας.
- Η αξονική τομογραφία, ο υπέρηχος ή η μαγνητική τομογραφία χρησιμοποιούνται για τη δημιουργία εικόνων της κοιλιάς και της λεκάνης (περιοχή του στομάχου) ή άλλων περιοχών του σώματος.
- PET / CT σάρωση: Το PET (τομογραφία εκπομπής ποζιτρονίων) / CT scan είναι μια νεότερη τεχνολογία που χρησιμοποιείται για τη λήψη εικόνων των κυττάρων του σώματος καθώς λειτουργούν. Τώρα ή αργότερα, αυτή η εξέταση μπορεί να χρησιμοποιηθεί εάν ο γιατρός σας υποψιάζεται ότι ο καρκίνος του μαστού έχει εξαπλωθεί σε άλλα μέρη του σώματος.
Πρώτα, θα σας χορηγηθεί ένεση με μια ουσία που αποτελείται από ζάχαρη και μια μικρή ποσότητα ραδιενεργού υλικού. Στη συνέχεια, η σάρωση “επισημαίνει” τυχόν καρκινικά κύτταρα σε όλο το σώμα καθώς απορροφούν τη ραδιενεργή ουσία. Το εάν το PET / CT είναι καλύτερο από άλλες εξετάσεις στη διάγνωση του καρκίνου δεν έχει ακόμη καθοριστεί.
Αυτές οι εξετάσεις είναι χρήσιμες μόνο εάν ο γιατρός σας έχει λόγους να πιστεύει ότι ο καρκίνος του μαστού θα μπορούσε να εξαπλωθεί σε άλλα μέρη του σώματος. Οι πιο συχνές τοποθεσίες εξάπλωσης για διηθητικό πορογενές καρκίνωμα είναι τα οστά, το συκώτι, ο πνεύμονας ή / και ο εγκέφαλος.
Εξετάσεις για συλλογή περισσότερων πληροφοριών
Πρόσθετες εξετάσεις θα γίνουν στον ιστό του όγκου για τη συλλογή περισσότερων πληροφοριών σχετικά με το πώς είναι πιθανό να συμπεριφέρεται ο καρκίνος και ποιες θεραπείες θα είναι πιο αποτελεσματικές. Τα παραδείγματα περιλαμβάνουν:
Βαθμοί διηθητικού πορογενούς καρκινώματος
Ένας παθολόγος εξετάζει τα καρκινικά κύτταρα κάτω από ένα μικροσκόπιο και καθορίζει πόσο ανώμαλα εμφανίζονται και συμπεριφέρονται σε σύγκριση με τα υγιή κύτταρα του μαστού. Όσο χαμηλότερη είναι η βαθμολογία, τόσο πιο κοντά τα καρκινικά κύτταρα μοιάζουν με τα φυσιολογικά κύτταρα, τόσο πιο αργά μεγαλώνουν και τόσο λιγότερο πιθανό είναι να εξαπλωθούν. Υπάρχουν τρεις βαθμοί διεισδυτικού καρκίνου του πόρου:
- χαμηλός ή βαθμού 1
- μέτριος ή βαθμού 2 και
- υψηλός ή βαθμού 3.
Τα διηθητικά κύτταρα καρκινώματος των πόρων βαθμού 1, τα οποία μερικές φορές ονομάζονται «καλά διαφοροποιημένα», μοιάζουν και δρουν κάπως σαν υγιή κύτταρα του μαστού. Τα κύτταρα βαθμού 3, που ονομάζονται επίσης «κακώς διαφοροποιημένα», είναι πιο μη φυσιολογικά στη συμπεριφορά και την εμφάνισή τους.
Χειρουργικά περιθώρια
Όταν τα καρκινικά κύτταρα αφαιρούνται από το στήθος, ο χειρουργός προσπαθεί να βγάλει ολόκληρο τον καρκίνο με μια επιπλέον περιοχή ή «περιθώριο» φυσιολογικού ιστού γύρω του. Έτσι είναι βέβαιο ότι αφαιρείται όλος ο καρκίνος. Ο ιστός γύρω από το άκρο αυτού που αφαιρέθηκε ονομάζεται περιθώριο εκτομής. Εξετάζεται πολύ προσεκτικά για το εάν είναι καθαρό από καρκινικά κύτταρα.
Ο παθολόγος μετρά επίσης την απόσταση μεταξύ των καρκινικών κυττάρων και του εξωτερικού άκρου του ιστού. Τα περιθώρια γύρω από έναν καρκίνο περιγράφονται με τρεις τρόπους:
- Αρνητικό: Κανένα καρκινικό κύτταρο δεν φαίνεται στο εξωτερικό άκρο. Συνήθως, δεν χρειάζεται άλλη χειρουργική επέμβαση.
- Θετικό: Τα καρκινικά κύτταρα βγαίνουν ακριβώς στην άκρη του ιστού. Μπορεί να χρειαστεί περισσότερη χειρουργική επέμβαση.
- Κλειστό: Τα καρκινικά κύτταρα βρίσκονται κοντά στην άκρη του ιστού, αλλά όχι ακριβώς στην άκρη. Μπορεί να χρειαστεί περισσότερη χειρουργική επέμβαση.
- Αυτό που ονομάζεται «αρνητικό» (ή «καθαρό») περιθώριο μπορεί να διαφέρει από νοσοκομείο σε νοσοκομείο. Σε ορισμένα μέρη, οι γιατροί θέλουν τουλάχιστον 2 χιλιοστά (mm) φυσιολογικού ιστού πέρα από την άκρη του καρκίνου. Σε άλλα μέρη, οι γιατροί μπορούν να ορίσουν ένα «καθαρό περιθώριο» ως λιγότερο από 2 mm ή περισσότερο από 2 mm υγιούς ιστού. Μπορεί να θέλετε να ρωτήσετε το γιατρό σας πώς το νοσοκομείο σας καθορίζει καθαρά περιθώρια.
Εξέταση υποδοχέα ορμονών
Αυτή η εξέταση ιστού προσδιορίζει εάν ο καρκίνος του μαστού έχει ή όχι υποδοχείς για τις ορμόνες οιστρογόνο και προγεστερόνη. Ένα θετικό αποτέλεσμα σημαίνει ότι τα οιστρογόνα ή η προγεστερόνη (ή και τα δύο) έχουν την ικανότητα να τροφοδοτούν την ανάπτυξη των καρκινικών κυττάρων.
Εάν ο καρκίνος είναι θετικός ως προς τους ορμονικούς υποδοχείς, ο γιατρός σας πιθανότατα θα συστήσει ορμονικές θεραπείες που μπλοκάρουν τις επιδράσεις των οιστρογόνων ή χαμηλότερα επίπεδα οιστρογόνων στο σώμα. Παραδείγματα περιλαμβάνουν αναστολείς ταμοξιφαίνης και αρωματάσης. Εάν είστε προεμμηνοπαυσιακή, ο γιατρός σας μπορεί να συζητήσει άλλες επιλογές, όπως η χρήση φαρμάκων για προσωρινό κλείσιμο των ωοθηκών σας ή ακόμη και χειρουργική αφαίρεσή τους. Οι ωοθήκες είναι η κύρια πηγή οιστρογόνων του σώματος πριν από την εμμηνόπαυση.
Κατάσταση υποδοχέα HER2
Έχουν γίνει άλλες εξετάσεις για να διαπιστωθεί εάν τα καρκινικά κύτταρα του μαστού παράγουν πάρα πολλά αντίγραφα (υπερέκφραση) ενός συγκεκριμένου γονιδίου γνωστού ως HER2 . Το γονίδιο HER2 κάνει μια πρωτεΐνη γνωστή ως υποδοχέα HER2. Οι υποδοχείς HER2 είναι σαν αυτιά ή κεραίες, στην επιφάνεια όλων των κυττάρων. Αυτοί οι υποδοχείς HER2 λαμβάνουν σήματα που διεγείρουν το κύτταρο να αναπτυχθεί και να πολλαπλασιαστεί.
Αλλά τα καρκινικά κύτταρα του μαστού με πάρα πολλούς υποδοχείς HER2 μπορούν να πάρουν πάρα πολλά σήματα ανάπτυξης. Αυτό τους αναγκάζει να αρχίσουν να μεγαλώνουν και να πολλαπλασιάζονται πάρα πολύ και πολύ γρήγορα. Κύτταρα καρκίνου του μαστού που υπερεκφράζουν το HER2το γονίδιο λέγεται ότι είναι HER2-θετικό.
Οι θεραπείες που ονομάζονται αναστολείς HER2 λειτουργούν ενάντια στους θετικούς με HER2 καρκίνους του μαστού, εμποδίζοντας την ικανότητα των καρκινικών κυττάρων να λαμβάνουν σήματα ανάπτυξης. Τα φάρμακα αναστολέα HER2 περιλαμβάνουν Herceptin (trastuzumab), Kadcyla (χημική ονομασία: T-DM1 ή ado-trastuzumab), Nerlynx (χημική ονομασία: neratinib), Perjeta (χημική ονομασία: pertuzumab) και Tykerb (χημική ονομασία: lapatinib).
Οι καρκίνοι θετικοί στον HER2 μπορούν επίσης να αντιμετωπιστούν με Tykerb (χημική ονομασία: λαπατινίμπη), ένα φάρμακο που παρεμβαίνει στη δραστηριότητα του HER2 από το εσωτερικό του κυττάρου. Το Tykerb περιορίζει την ποσότητα ενέργειας που πρέπει να αναπτυχθούν και να πολλαπλασιαστούν τα κύτταρα καρκίνου του μαστού.
Αυτές οι εξετάσεις γίνονται στον ιστό που αφαιρείται κατά τη διάρκεια της βιοψίας, ή, στην περίπτωση των χειρουργικών περιθωρίων, μετά τη χειρουργική επέμβαση για την απομάκρυνση του καρκίνου.
Φροντίδα παρακολούθησης
Μετά τη θεραπεία, εσείς και ο γιατρός σας θα συνεργαστείτε για να βρείτε ένα πρόγραμμα επισκέψεων παρακολούθησης και εξετάσεων που είναι κατάλληλο για την περίπτωσή σας. Το πρόγραμμά σας μπορεί να περιλαμβάνει τις ακόλουθες εξετάσεις:
- Θα έχετε πιθανώς μια φυσική εξέταση και ιατρικό ιστορικό κάθε 4 έως 6 μήνες για 5 χρόνια και στη συνέχεια κάθε χρόνο μετά από αυτό. Εάν παίρνετε ταμοξιφαίνη ή άλλες μορφές ορμονικής θεραπείας, μπορείτε να συμβουλευτείτε το γιατρό σας σχετικά με τη θεραπεία για τυχόν ανεπιθύμητες ενέργειες που μπορεί να αντιμετωπίσετε.
- Εάν είχατε λοβεκτομή ή χειρουργική επέμβαση μαστού, θα κανονίσετε μια μαστογραφία του προσβεβλημένου μαστού 6 έως 12 μήνες μετά την ολοκλήρωση της ακτινοβολίας και στη συνέχεια μαστογραφία και στους δύο μαστούς κάθε χρόνο.
- Εάν είχατε μαστεκτομή, θα προγραμματίζετε μια μαστογραφία του υπόλοιπου μαστού κάθε χρόνο. Εάν θεωρείται υψηλός κίνδυνος ανάπτυξης άλλου καρκίνου του μαστού, είτε λόγω ισχυρού οικογενειακού ιστορικού είτε θετικού γενετικού τεστ για μεταλλάξεις BRCA1 ή BRCA2 , ο γιατρός σας μπορεί να συστήσει μαγνητική τομογραφία μαστού εκτός από ετήσιες μαστογραφίες.
- Εάν παίρνετε ταμοξιφαίνη, θα κάνετε μια φυσική εξέταση και ιατρικό ιστορικό από έναν γυναικολόγο κάθε χρόνο, επειδή αυτό το φάρμακο μπορεί να αυξήσει τον κίνδυνο καρκίνου της μήτρας. Οποιαδήποτε ασυνήθιστα συμπτώματα, όπως μη φυσιολογική αιμορραγία, θα πρέπει να αναφέρονται αμέσως στον γιατρό σας. (Εάν είχατε υστερεκτομή και δεν έχετε πλέον μήτρα, αυτή η σύσταση δεν ισχύει για εσάς.)
- Εάν οι θεραπείες σας σας έφεραν νωρίς στην εμμηνόπαυση ή έχετε ήδη περάσει από την εμμηνόπαυση φυσικά και παίρνετε έναν αναστολέα αρωματάσης, θα χρειαστείτε τακτική παρακολούθηση της υγείας των οστών σας με μια εξέταση οστικής πυκνότητας. Έχοντας χαμηλότερα επίπεδα οιστρογόνων στο σώμα, το οποίο είναι αποτέλεσμα της πρώιμης εμμηνόπαυσης ή της λήψης αναστολέα αρωματάσης, μπορεί να επηρεάσει την υγεία των οστών.
- Ίσως χρειαστεί να κάνετε επιπλέον εξετάσεις ή συχνότερες επισκέψεις στο ιατρείο, ανάλογα με τις προσωπικές σας ανάγκες. Ρωτήστε το γιατρό σας τι συνιστά.