Διηθητικός καρκίνος
Διηθητικός καρκίνος μαστού
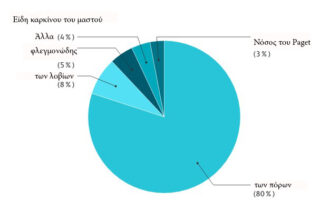
Στην πλειοψηφία τους οι καρκίνοι του μαστού χαρακτηρίζονται ως διηθητικοί, επειδή έχουν ξεπεράσει τα όρια των πόρων και των λοβίων και διηθούν τον περιβάλλοντα ιστό. Υπάρχουν πολλά διαφορετικά είδη καρκίνων του μαστού. Ο πιο συχνός είναι αυτός που δημιουργείται μέσα στους πόρους, ο πορογενής καρκίνος του μαστού μη ειδικού τύπου-NST/NOS (75%). Ο δεύτερος πιο συχνός είναι αυτός που δημιουργείται στα λοβία-λοβιακός (10-15%). Άλλα είδη καρκίνου είναι ο μυελοειδής, ο σωληνώδης, ο μεταπλαστικός κ.ά. Ως γενικά αρχή, η θεραπεία τους είναι παρόμοια.
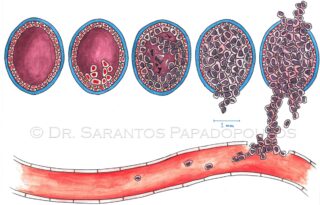
Χαρακτηριστικά των καρκίνων του μαστού, τα οποία επηρεάζουν την εκλογή της θεραπείας
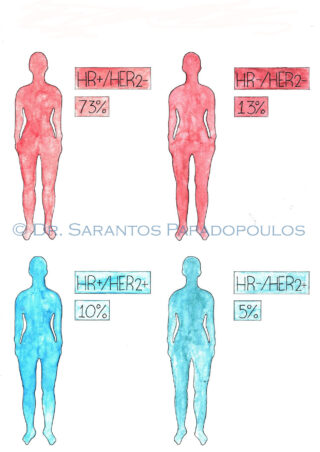
Όταν γίνει η διάγνωση του καρκίνου του μαστού, θα πρέπει ταυτόχρονα να γίνεται και η εξέταση για την ύπαρξη δύο ειδών πρωτεϊνών: των υποδοχέων ορμόνης (τους υποδοχείς οιστρογόνου και προγεστερόνης) και των πρωτεϊνών HER-2 (για διηθητικούς καρκίνους). Αυτές οι πρωτεΐνες είναι σημαντικές για την εκλογή της θεραπείας. Οι διαγνωστικές εξετάσεις γίνονται από τον παθολογοανατόμο με εξέταση του ιστού στο μικροσκόπιο με τη βοήθεια ειδικών χρώσεων. Ο παθολογοανατόμος με τις ειδικές εξετάσεις επίσης, θα κατηγοριοποιήσει τον καρκίνο.
GRADE – Βαθμός κακοήθειας ενός καρκίνου
Ο βαθμός κακοήθειας περιγράφει πόσο επιθετικός είναι ο καρκίνος και πόσο γρήγορα αυξάνεται, παρότι αυτό δεν μπορεί να μεταφραστεί απόλυτα σε ένα διάστημα χρόνου όπως μήνεςή έτη. Εξαρτάται από πολλές παραμέτρους όπως: το μέγεθος των κυττάρων ή των πυρήνων τους, τη μορφολογία των πόρων, την πυρηνική ατυπία, τη μιτωτική δραστηριότητα και εμφανίζει τρεις διαβαθμίσεις. Το grade 1 σημαίνει ότι ο όγκος αυξάνεται πολύ αργά ενώ το grade 3 ότι ο όγκος αυξάνεται πολύ γρήγορα. Οι όγκοι με υψηλούς βαθμούς κακοήθειας είναι πιο πιθανό να χρειάζονται χημειοθεραπεία.
Υποδοχείς ορμονών
Πάνω από το 50% των καρκίνων του μαστού πολλαπλασιάζεται υπό την επίδραση των οιστρογόνων. Ορμονο-εξαρτώμενα καρκινικά κύτταρα παράγουν πρωτεΐνες, που ονομάζονται ορμονικοί υποδοχείς και μπορεί να είναι υποδοχείς του οιστρογόνου ή της προγεστερόνης ή και των δύο. Αν οι υποδοχείς των ορμονών είναι παρόντες, τότε η ασθενής μπορεί να επωφεληθεί από τις θεραπείες οι οποίες μειώνουν τα επίπεδα του οιστρογόνου και αναιρούν την επιρροή του. Οι θεραπείες αυτές αποκαλούνται αντι-ορμονικές και οι αντίστοιχοι όγκοι αποκαλούνται ορμονο-θετικοί ή ορμονο-εξαρτώμενοι. Ασθενείς των οποίων οι όγκοι δεν παράγουν τους υποδοχείς των ορμονών δεν ωφελούνται από μια τέτοια θεραπεία.
HER-2
Η HER-2 είναι μία πρωτεΐνη που παράγεται από όλα τα κύτταρα, με τη διαφορά ότι υπάρχουν καρκινώματα (15-20% των περιπτώσεων) τα οποία στην επιφάνεια των κυττάρων τους έχουν εκατό φορές αυξημένη την ποσότητά της. Η παρουσία αυξημένης της πρωτεΐνης HER-2 σε καρκινικά κύτταρα επιτρέπει την αναγνώριση γυναικών οι οποίες μπορούν να επωφεληθούν από τις θεραπείες αντισωμάτων, οι οποίες στοχοποιούν την πρωτεΐνη HER-2.
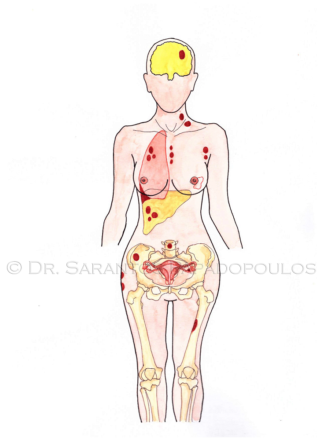
Έχει ο καρκίνος εξαπλωθεί;
Μετά τη διάγνωση του καρκίνου του μαστού, πρέπει να απαντηθούν δύο ερωτήσεις:
- Ποια είναι η έκταση του καρκίνου μέσα στο στήθος;
- Υπάρχουν αποδείξεις ότι ο καρκίνος έχει εξαπλωθεί πέραν του μαστού, έχει δημιουργήσει δηλαδή, μεταστάσεις;
Η έκταση του καρκίνου προσδιορίζεται από τα ευρήματα της βιοψίας, τα αποτελέσματα της μαστογραφίας, του υπερήχου και αν χρειαστεί, τα αποτελέσματα της μαγνητικής τομογραφίας. Παρότι ο καρκίνος του μαστού ξεκινά στο στήθος, καρκινικά κύτταρα μπορεί να εγκαταλείψουν τον κύριο όγκο μέσω των λεμφαγγείων και να εγκατασταθούν σε άλλες περιοχές του σώματος. Αυτή η διαδικασία ονομάζεται μετάσταση.
Όταν τα καρκινικά κύτταρα που μεταναστεύουν, εγκαθίστανται σε λεμφαδένα ή άλλο όργανο όπως το ήπαρ ή τα οστά, αρχίζουν να πολλαπλασιάζονται και έτσι δημιουργούν και εκεί καινούργιους όγκους, οι οποίοι μπορεί να ψηλαφούνται. Σε άλλες περιπτώσεις οι μεταστάσεις μπορεί να προκαλούν συμπτώματα (για παράδειγμα πόνο στα οστά) και μπορούν να διαγιγνώσκονται με απεικονιστικές μεθόδους, όπως η αξονική τομογραφία και το σπινθηρογράφημα των οστών.
Η σημασία των μασχαλιαίων λεμφαδένων
Μία από τις πρώτες θέσεις στις οποίες εξαπλώνεται ο καρκίνος του μαστού είναι οι μασχαλιαίοι λεμφαδένες. Αυτοί οι λεμφαδένες μπορεί να διογκωθούν και μερικές φορές να ψηλαφηθούν κατά την κλινική εξέταση. Άλλες φορές φαίνονται στη μαστογραφία ή στη μαγνητική μαστογραφία και επιβεβαιώνονται στον υπέρηχο του μαστού. Η παρουσία ή η απουσία της διήθησης των λεμφαδένων είναι ο πιο σημαντικός παράγοντας για την πρόγνωση του καρκίνου και πολύ σημαντικός για την εκλογή της θεραπείας του. Όταν οι λεμφαδένες περιέχουν καρκινικά κύτταρα, είναι μεγάλη η πιθανότητα να έχουν εξαπλωθεί και αλλού και για αυτό τον λόγο οι συγκεκριμένες ασθενείς θα πρέπει να ακολουθήσουν επικουρική συστημική θεραπεία.
Η συστημική θεραπεία, ιδίως η χημειοθεραπεία, συνιστάται λιγότερο σε γυναίκες που δεν έχουν καρκινικά κύτταρα στους λεμφαδένες της μασχαλιαίας χώρας, όταν οι όγκοι είναι μικροί και οι προγνωστικοί παράγοντες είναι ευνοϊκοί (όπως π.χ. ο ορμονοθετικός καρκίνος). Αντίθετα, επικουρική αντιορμονική θεραπεία συνιστάται σε όλες τις ασθενείς, οι οποίες έχουν ορμονοθετικό καρκίνο, ακόμα και αν οι λεμφαδένες της μασχαλιαίας χώρας είναι ελεύθεροι από καρκινικά κύτταρα, γιατί και η τοξικότητα είναι μικρότερη από τη χημειοθεραπεία και γιατί έτσι μειώνονται οι πιθανότητες υποτροπής και μετάστασης στο μέλλον.
Εξέταση των μασχαλιαίων λεμφαδένων
Οι λεμφαδένες της μασχαλιαίας χώρας πρέπει να εξετάζονται για τυχόν διήθηση. Αυτό επιτυγχάνεται με την κλινική εξέταση και με τον υπέρηχο. Αν υπάρχει υπόνοια για διήθηση, τότε η βιοψία καθοδηγούμενη από τον υπέρηχο βοηθάει στη λήψη ιστού , ο οποίος θα εξεταστεί στο παθολογοανατομικό εργαστήριο. Εάν οι λεμφαδένες περιέχουν καρκινικά κύτταρα, τότε θα πρέπει να γίνει λεμφαδενικός καθαρισμός και να αφαιρεθούν οι λεμφαδένες της μασχαλιαίας χώρας. Στις ασθενείς χωρίς υπόνοια για διήθηση των λεμφαδένων ενδείκνυται η αφαίρεση του λεμφαδένα φρουρού. Οι περισσότερες ασθενείς δεν έχουν διηθημένους τους λεμφαδένες φρουρούς και έτσι δεν χρειάζεται περαιτέρω χειρουργείο στη μασχαλιαία χώρα.
Τεστ 21 γονιδίων (Oncotype DX)
Ιδιαίτερη βοήθεια στην αντιμετώπιση του όγκου μπορεί να προσφέρει ένα γενετικό τεστ, το οποίο ονομάζεται OncotypeDX Recurrence Score (RS) και μπορεί να εφαρμοστεί σε ιστό του όγκου. Το διαγνωστικό αυτό τεστ μπορεί να να βοηθήσει στη λήψη απόφασης για τη χημειοθεραπεία και ειδικά σε γυναίκες που έχουν θετικούς υποδοχείς ορμονών, είναι αρνητικές για το HER-2 και των οποίων οι λεμφαδένες δεν είναι διηθημένοι. Με το τεστ αυτό εξετάζονται 21 διαφορετικά γονίδια για την εκτίμηση της γενετικής σύστασης του όγκου και παρέχει ένα αριθμητικό σκορ, το οποίο βοηθά στην πρόβλεψη της πιθανότητας για υποτροπή. Το σκορ αυτό ονομάζεται Recurrence Score (σκορ υποτροπής) και τα αποτελέσματα κυμαίνονται από 0 μέχρι 100. Το σκορ χρησιμοποιείται σε συνδυασμό με τα άλλα χαρακτηριστικά του όγκου, αλλά και άλλες πληροφορίες για την ασθενή για να αποφασιστεί εάν θα πρέπει να ακολουθηθεί επικουρική χημειοθεραπεία. Γενικά ισχύει ότι ασθενείς με ένα χαμηλό σκορ που ταυτόχρονα διαθέτουν και άλλα χαρακτηριστικά χαμηλού ρίσκου, δεν χρειάζονται χημειοθεραπεία, ενώ αντίθετα οι ασθενείς με υψηλό σκορ ωφελούνται από τη χημειοθεραπεία. Η αντιορμονική θεραπεία δίνεται στις ασθενείς με ορμονο-εξαρτώμενο καρκίνο ανεξάρτητα από το σκορ αυτό. Βέβαια, υπάρχουν και άλλα γενετικά τεστ που εξετάζουν διαφορετικά γονίδια από ότι το OncotypeDx και μπορούν και αυτά να χρησιμοποιηθούν στη θέση του.
ΣΤΑΔΙΟΠΟΙΗΣΗ
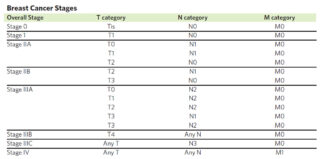
Για τη σταδιοποίηση του καρκίνου χρησιμοποιείται το σύστημα TNΜ. Το Τ προέρχεται από τη λέξη «Tumor» (όγκος στα αγγλικά), το N προέρχεται από τη λέξη «Node» (Λεμφαδένας) και το Μ προέρχεται από τη λέξη «Μετάσταση» και υποδηλώνει παρουσία της ή απουσία της. Οι προσδιορισμοί ΤΝΜ χρησιμοποιούνται για τη σταδιοποίηση του καρκίνου σε 5 στάδια. Το στάδιο 0 υποδηλώνει ασθενείς με μη διηθητικό καρκίνο (DCIS). Το στάδιο του καρκίνου είναι μια ένδειξη για το πόσο έχει εξαπλωθεί ο καρκίνος και κυμαίνεται από το στάδιο 1 (το λιγότερο προχωρημένο) μέχρι το στάδιο 4 (η πιο προχωρημένη μορφή του). Όταν γίνεται σταδιοποίηση, πρέπει να ξέρουμε πόσο είναι το μέγεθος του καρκίνου (Τ) και αν οι λεμφαδένες είναι διηθημένοι και τον αριθμό τους ή όχι (Ν). Τις πληροφορίες αυτές μας τις δίνει η παθολογοανατομική εξέταση του όγκου και των λεμφαδένων μετά από την εγχείρηση και την αφαίρεσή τους. Για τη διάγνωση των μεταστάσεων χρησιμοποιούνται απεικονιστικές εξετάσεις όπως το σπινθηρογράφημα οστών και η ακτινογραφία θώρακα, το υπερηχογράφημα άνω κοιλίας, οι αξονικές τομογραφίες άνω κοιλίας και θώρακα.
- Στο στάδιο 1 κατατάσσεται ο όγκος όταν είναι λιγότερο από 2 εκ. και οι λεμφαδένες δεν είναι διηθημένοι.
- Οι όγκοιχαρακτηρίζονται 2ου σταδίου όταν οι λεμφαδένες της μασχαλιαίας χώρας είναι διηθημένοι ή/και ο όγκος είναι μεγαλύτερος από 2 εκ. αλλά μικρότερος από 5εκ.
- Το στάδιο 3 αφορά τους ασθενείς που παρουσιάζουν τοπικά προχωρημένο καρκίνο του μαστού. Στην περίπτωση αυτή, οι όγκοι του μαστού είναι συνήθως μεγαλύτεροι από 5εκ., υπάρχει μεγάλος αριθμός διηθημένων λεμφαδένων και η διήθηση των λεμφαδένων παρατηρείται και στη μασχαλιαία χώρα αλλά και στην περιοχή πίσω από το στέρνο. επίσης, στο στάδιο 3 ανήκουν οι περιπτώσεις όπου υπάρχουν διηθημένοι λεμφαδένες στην υποκλείδια ή στην υπερκλείδια χώρα. Το στάδιο 3 εμπεριέχει επίσης όγκους οι οποίοι διηθούν τον μείζονα θωρακικό μυ ή το δέρμα. Σε αυτή την κατηγορία κατατάσσεται και ο φλεγμονώδης καρκίνος.
- Στάδιο 4. Σε αυτό το στάδιο ο καρκίνος έχει δημιουργήσει μεταστάσεις πέρα από τον μαστό και τους λεμφαδένες. Τα όργανα τα οποία εμπλέκονται είναι το ήπαρ, οι πνεύμονες, τα οστά οπότε σε αυτή την περίπτωση πρόκειται μιλάμε για μεταστατικό καρκίνο του μαστού.
ΘΕΡΑΠΕΙΑ
Η θεραπεία του καρκίνου του μαστού πρέπει να είναι εξατομικευμένη και βασίζεται σε πολλούς παράγοντες. Η καλή διαχείριση της ασθένειας απαιτεί την καλή διεπιστημονική συνεργασία μεταξύ των χειρουργών μαστολόγων, των ογκολόγων, των ακτινολόγων, των παθολογοανατόμων και των ακτινοθεραπευτών.
Πρώιμα στάδια του καρκίνου του μαστού
Η θεραπεία στα στάδια 1 και 2 είναι όμοια με λίγες εξαιρέσεις. Υπάρχουν δύο χειρουργικές επιλογές για τη θεραπεία του εντοπισμένου καρκίνου του μαστού: η μαστεκτομή και η συντηρητική θεραπεία του μαστού. Η συντηρητική χειρουργική θεραπεία του μαστού αποτελείται από την ογκεκτομή, η οποία αναφέρεται και ως ευρεία ογκεκτομή, ως εκτομή ενός τεταρτημορίου ή ως μερική μαστεκτομή.
Διαβάστε περισσότερα για την ογκοπλαστική εδώ
Μετά την συντηρητική χειρουργική θεραπεία, ενδείκνυται πάντα η ακτινοθεραπεία, ώστε να μειωθούν οι πιθανότητες υποτροπής. Η ακτινοθεραπεία όμως μπορεί να ενδείκνυται και για ασθενείς, οι οποίες έχουν υποστεί μαστεκτομή. Μεγάλοι όγκοι και διηθημένοι λεμφαδένες της μασχαλιαίας χώρας είναι οι πιο συνηθισμένες ενδείξεις για την ακτινοθεραπεία του θώρακα. Η αποκατάσταση του μαστού αποτελεί την επιλογή των γυναικών που έχουν υποστεί μαστεκτομή. Η συνέχιση της θεραπείας μετεγχειρητικά με ακτινοθεραπεία ή χημειοθεραπεία μπορεί να επηρεάσει τον χρόνο της αποκατάστασης.
Διαβάστε για την αποκατάσταση εδώ
Επικουρική θεραπεία
Η συστημική αντικαρκινική θεραπεία που δίνεται μετεγχειρητικά ονομάζεται και επικουρική συστημική θεραπεία. Υπάρχουν περιπτώσεις που η θεραπεία αυτή μπορεί να χορηγηθεί προεγχειρητικά, οπότε τότε χαρακτηρίζεται ως εισαγωγική θεραπεία. Ο στόχος της επικουρικής συστημικής θεραπείας είναι να καταστρέψει τα καρκινικά κύτταρα που μπορεί να εγκατέλειψαν τον μαστό για να δημιουργήσουν μεταστάσεις σε άλλα όργανα. Όταν ο καρκίνος του μαστού δημιουργεί μεταστάσεις στους μασχαλιαίους λεμφαδένες, τότε το ρίσκο της υποτροπής είναι μεγαλύτερο. Η επικουρική θεραπεία μπορεί να αποτρέψει τη δημιουργία μεταστάσεων σε μεγάλο ποσοστό των ασθενών και να οδηγήσει σε ίαση μεγάλο αριθμό νοσούντων. Η επικουρική συστημική θεραπεία αποτελεί έναν σημαντικό πυλώνα της θεραπείας του καρκίνου του μαστού επειδή μειώνει τις πιθανότητες υποτροπής ή και μετάστασης ιδίως όταν έχουν βρεθεί οι λεμφαδένες της μασχαλιαίας χώρας διηθημένοι. Αυτό με τη σειρά του εξασφαλίζειαυξημένες πιθανότητες να επιζήσει η ασθενής από τον καρκίνο του μαστού. Υπάρχουν τρία είδη επικουρικής συστημικής θεραπείας. Μερικές ασθενείς είναι πιθανόν να λάβουν περισσότερα είδη θεραπείας, κάτι που εξαρτάται πάντα από τα χαρακτηριστικά του όγκου.
- Αντιορμονική θεραπεία: Ενδείκνυται μόνο σε γυναίκες οι οποίες έχουν ορμονο-θετικό ή ορμονοεξαρτώμενο καρκίνο του μαστού. Επειδή οι παρενέργειές της σπάνια είναι απειλητικές για τη ζωή των ασθενών και επειδή είναι εξαιρετικά αποτελεσματική, συνιστάται για όλες τις ασθενείς με ορμονοθετικό καρκίνο του μαστού, ανεξάρτητα από το στάδιο στο οποίο βρίσκονται. Η αντιορμονική θεραπεία μειώνει τις πιθανότητες της υποτροπής σχεδόν κατά 50%. Υπάρχουν δύο είδη αντιορμονικής θεραπείας: οι επιλεκτικοί ρυθμιστές των υποδοχέων οιστρογόνου, όπως η Ταμοξιφένη και οι αναστολείς αρωματάσης, όπως η αναστροζόλη.
- Aντί-HER-2 θεραπεία: Συνιστάται σε ασθενείς των οποίων τα καρκινικά κύτταρα παράγουν σε αυξημένο ποσοστό την HER-2 πρωτεΐνη. Τα σκευάσματα τα οποία χρησιμοποιούνται σε αυτό το είδος θεραπείας είναι το Trastuzumab και το Pertuzumab. Επειδή τo Trastuzumab μπορεί να προκαλέσει προβλήματα στη λειτουργία της καρδιάς, οι ασθενείς οι οποίοι παίρνουν αυτό το φάρμακο, εξετάζονται τακτικά με ηχοκαρδιογραφήματα, ώστε να αποκλειστεί δυσλειτουργία της.
- Χημειοθεραπεία: Η απόφαση για τον αν κάποια ασθενής θα ακολουθήσει χημειοθεραπευτική αγωγή, εξαρτάται από πολλούς παράγοντες, όπως το στάδιο και τον βαθμό κακοήθειας του όγκου, την ύπαρξη υποδοχέων οιστρογόνου ή την υπέρμετρη παραγωγή της HER-2 πρωτεΐνης. Τα αποτελέσματα του OncoTypeDX μπορούν επίσης να βοηθήσουν σε περίπτωση ασθενών οι οποίες έχουν ορμονοθετικό, HER-2 αρνητικό καρκίνο, όπου οι λεμφαδένες της μασχαλιαίας χώρας δεν είναι διηθημένοι και έχουν τόσο καλή πρόγνωση, ώστε δεν θα έχουν όφελος από μία χημειοθεραπεία. Υπάρχουν πολλά είδη χημειοθεραπείας τα οποία μπορούν να χορηγηθούν σε συνδυασμό ή σε ακολουθία.
Τοπικά προχωρημένος καρκίνος και φλεγμονώδης καρκίνος του μαστού
Η πρόγνωση αυτών των όγκων είναι χειρότερη από τα μικρά καρκινώματα, αλλά η ίασή τους είναι εφικτή με τη σωστή θεραπεία. Η θεραπεία συνδυάζει τη χημειοθεραπεία, τη χειρουργική και την ακτινοθεραπεία. Στις περισσότερες περιπτώσεις η χημειοθεραπεία και ίσως η θεραπεία με αντισώματα (Αντι-HER-2) ακολουθείται πριν από το χειρουργείο, για αυτό και λέγεται εισαγωγική. Ουσιαστικά η θεραπεία του τοπικά προχωρημένου καρκίνου του μαστού είναι πολύ όμοια με των καρκινωμάτων του σταδίου 1 και 2, με τη διαφορά ότι σε αυτές τις περιπτώσεις η χειρουργική θεραπεία η οποία συνήθως ακολουθείται είναι η μαστεκτομή και όχι η συντηρητική χειρουργική θεραπεία, καθώς και ότι όλες οι ασθενείς μετά το χειρουργείο θα ακολουθήσουν ακτινοθεραπεία.
Μεταστατικός καρκίνος
Ο μεταστατικός καρκίνος του μαστού δεν είναι ιάσιμος. Παρόλα αυτά, τα τελευταία χρόνια έχει γίνει σημαντική πρόοδος στη βελτίωση της ποιότητας της ζωής αλλά και στην επέκταση του χρόνου ζωής των ασθενών που έχουν διαγνωστεί με μεταστατικό καρκίνο του μαστού. Αυτό επιτυγχάνεται με την άμβλυνση των συμπτωμάτων που συσχετίζονται με τον καρκίνο, με τη συνετή χρήση της συστημικής θεραπείας, όπως χημειοθεραπεία, αντιορμονική θεραπεία, χρήση αντισωμάτων ή και με συνδυασμούς αυτών των φαρμάκων, αλλά και τη μείωση των παρενεργειών των φαρμάκων. Η χειρουργική και η ακτινοθεραπεία χρησιμοποιούνται μόνο για να ελέγξουν την ασθένεια σε ορισμένες περιοχές, όπως για παράδειγμα σε περιπτώσεις μεταστάσεων στα οστά, οι οποίες γίνονται συμπτωματικές και οδηγούν σε κατάγματα, αλλά και στις μεταστάσεις στο δέρμα και σο κεντρικό νευρικό σύστημα. Εν γένει η θεραπεία του μεταστατικού καρκίνου μπορεί να επιμηκύνει τη ζωή, να καθυστερήσει την εξέλιξη της ασθένειας αλλά και να ανακουφίσει τα συμπτώματα και να βελτιώσει την ποιότητα της ζωής των ασθενών. Η επιλογή της θεραπείας του μεταστατικού καρκίνου εξαρτάται από πολλούς παράγοντες, όπως τα χαρακτηριστικά του καρκίνου (ορμονοθετικότητα, παραγωγή της πρωτεΐνης HER-2), την έκταση και την εντόπιση των μεταστάσεων, των παρενεργειών που σχετίζονται με τη θεραπεία, τη συνύπαρξη με άλλες ασθένειες, αλλά και τις προτιμήσεις της ίδιας της ασθενούς

